Tabletten oder Spritzen - wann kommt der Wechsel?
Für viele Typ 2 – Diabetiker kommt irgendwann der Punkt, an dem eine Therapie mit blutzuckersenkenden Tabletten nicht mehr ausreicht: Sie müssen sich Insulin spritzen. Nicht selten fürchten Patienten diesen Schritt, zögern den Wechsel hinaus und gefährden damit ihre Gesundheit. Doch zur Insulintherapie gehört zwar Sorgfalt, aber nicht unbedingt Mut.
Diabetes Typ 2 wird bei vielen Patienten erst diagnostiziert, wenn die Krankheit bereits einige Jahre besteht. Der Blutzuckerspiegel ist bei ihnen zwar erhöht, die Bauchspeicheldrüse produziert jedoch in vielen Fällen noch Insulin. Grundlagen der Behandlung eines Diabetes Typ 2 sind eine gesunde und angemessene Ernährung, ausreichend Bewegung und ein normales Körpergewicht. Einigen Diabetes-Patienten gelingt es sogar, ihre Krankheit auf diesem Weg in den Griff zu bekommen. Falls das nicht ausreicht, um den Blutzuckerspiegel stabil zu halten, setzt der Arzt in der Regel blutzuckersenkende Tabletten ein. Sie verbessern die Wirkung des Insulins und damit den Zuckerstoffwechsel oder regen die Bauchspeicheldrüse dazu an, mehr Insulin auszuschütten. Manchmal erfolgt gleichzeitig die Behandlung mit Insulin in Form von Spritzen. Wenn Tabletten gar nicht mehr wirken, muss sich der Patient vollständig auf Insulin umstellen.
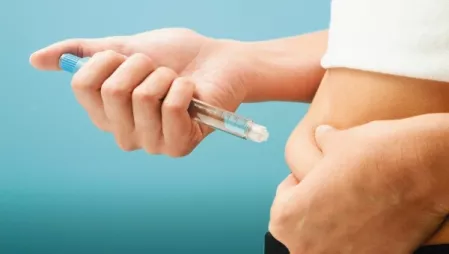
Aus Angst vor dem Spritzen beginnen viele Diabetes-Patienten spät mit der Insulintherapie. Doch spezielle Schulungen können den Betroffenen diese Bedenken nehmen: Meist kommen sie schnell mit der Behandlung zurecht und empfinden sie als unkompliziert und schmerzfrei. Eine unzureichende Therapie mit Tabletten kann dagegen gefährliche Folgen haben: Das Risiko für Herz-Kreislauferkrankungen wie Herzinfarkte erhöht sich. Um dies zu vermeiden, sollten Menschen mit Diabetes daher rechtzeitig auf Insulin „umsatteln“.
Ob eine Kombinationstherapie ausreicht oder eine reine Insulinbehandlung zur Behandlung eines Diabetes nötig ist, entscheidet der Arzt von Fall zu Fall. Dabei spielen beispielsweise Alter und Gewicht des Patienten und der Verlauf des Diabetes eine Rolle. Es gibt jedoch eindeutige Anzeichen, die bei Diabetes Typ 2-Patienten auf einen Mangel an Insulin hinweisen. Wenn beispielsweise der angestrebte Blutzuckerwert trotz Therapie nicht erreicht wird oder der Patient plötzlich ungeplant Gewicht verliert, ist Vorsicht geboten. Diabetiker, die häufig übermäßigen Durst empfinden, müde oder infektanfällig sind, sollten ihren Arzt ansprechen. In der Regel gilt: Je jünger und dünner der Diabetes Patient ist und je höher seine Blutzuckerwerte sind, desto eher sollte eine Insulinbehandlung beginnen.
Ein Ersatz für gesunde Ernährung und Bewegung ist Insulin jedoch ebenso wenig wie blutzuckersenkende Tabletten. Für die optimale Behandlung von Diabetes Typ 2 muss der Patient selbst aktiv werden: Kalorien- und fettarmes Essen kombiniert mit Sport spielt dabei eine große Rolle. Körperliche Bewegung mehrmals pro Woche verstärkt die Wirkung des körpereigenen Insulins und senkt den Blutzucker. Typ 2-Diabetiker können mit ihrem Arzt oder Ernährungsberater einen Plan ausarbeiten, der auf ihre individuelle Bedürfnisse eingeht und den persönlichen Geschmack berücksichtigt. Insulintherapie, Ernährung und Bewegung sollten optimal aufeinander abgestimmt sein.